Was ist das Shin Splint Syndrom und wie erkennt man es?

Eine Läuferin leidet unter Schienbeinschmerzen nach dem Laufen.
Das Shin Splint Syndrom, auch Schienbeinkantensyndrom bzw. Tibiakantensyndrom genannt, beschreibt eine Schmerzsymptomatik an der Vorderseite des Unterschenkels, meist direkt um den Schienbeinknochen herum, innen oder außen. Deswegen werden zwei Formen des Syndroms unterschieden: das mediale (innen liegende) Schienbeinkantensyndrom, bei dem der Schmerz in der Regel in den unteren 2/3 des Unterschenkels auftritt, und das laterale (außen liegende) Schienbeinkantensyndrom, das eine Schmerzsymptomatik im oberen 2/3 des Unterschenkels beschreibt.
Besonders häufig betroffen sind Läufer, Tänzer, Skater oder auch Soldaten!
Wenn Sie also einen Schmerz in diesem Bereich spüren, beobachten Sie, ob dieser dauerhaft oder nur unter Belastung auftritt, und bewerten Sie auch die Qualität des Schmerzes, z.B. ob es ein stechender, brennender oder ziehender Schmerz ist. Diese Symptome sind charakteristisch für Shin Splints. In der Regel erkennt man das Schienbeinkantensyndrom an stechenden und ziehenden Schmerzen innen oder außen an der Schienbeinkante, welche meist während oder nach sportlicher Aktivität auftreten, typischerweise beim Joggen oder Skaten. Es ist nicht abschließend geklärt, ob es sich dabei um eine Funktionsstörung oder ein eigenes Krankheitsbild handelt.
Definition und Ursachen von Shin Splints
Besonders häufig betroffen sind Läufer, Tänzer, Skater oder auch Soldaten, wobei gerade bei Läufern das Schienbeinkantensyndrom ca. 15% aller laufbedingten Verletzungen ausmacht. Der genaue Vorgang, wie es zu diesem Schmerzsyndrom kommt, ist nicht vollständig wissenschaftlich geklärt. Bei der Erläuterung der Ursachen muss unterschieden werden zwischen lateralem Schienbeinkantensyndrom und medialem Schienbeinkantensyndrom.
Laterales Shin Splint:
Diese Form von Shin Splints entsteht in der Regel durch Überlastung des Musculus Tibialis anterior (siehe das Bild unter diesem Abschnitt), also des Muskels, welcher bei jedem Schritt den Fuß zunächst durch konzentrische Muskelarbeit anhebt und während der Abrollbewegung exzentrisch nachgibt, sodass sich der Fuß vom initialen Kontakt mit der Ferse zur mittleren Standphase abrollen kann. Durch eine Überbelastung dieses Muskels, erhöht sich der Gewebedruck, welcher unter Laufbelastung weiter zunimmt, und weshalb es zu einer Minderdurchblutung im betroffenen Areal kommen kann. Folge davon ist ein Ödem bzw. eine Flüssigkeitsansammlung und Schmerzen aufgrund der nicht ausreichenden Versorgung des Muskels mit Sauerstoff, sogenannte ischämische Schmerzen. Deshalb beschreiben Patienten oft ein Druckgefühl und stechende Schmerzen bei muskulärer Aktivität.
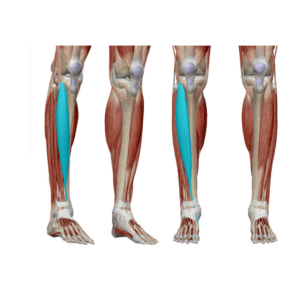
Anatomische Illustration des Musculus Tibialis anterior. Bild mit freundlicher Genehmigung von Visible Body*
In den meisten Fällen überlastet der M. tibialis anterior durch eine ungünstige Lauftechnik, welche häufig durch das Schuhwerk weiter verstärkt wird. Moderne Laufschuhe haben in der Regel ein Gefälle in der Sohle. Im hinteren Teil ist die Sohle wesentlich höher durch die sogenannte Sprengung und wird im Verlauf zur Schuhspitze flacher. Durch diese Erhöhung und zusätzliche Dämpfung der Ferse neigen einige Läufer dazu, die Ferse auch beim Rennen zuerst aufkommen zu lassen, sozusagen wie beim normalen Gang. Das ist jedoch kein physiologischer Bewegungsablauf und auch nicht effizient, was die Laufgeschwindigkeit angeht, weil Sie sich im Prinzip selbst ausbremsen, wenn die Ferse zuerst aufsetzt. Durch die Sprengung an der Ferse und die ungünstige Lauftechnik erweitert sich der Weg, den der M. tibialis anterior exzentrisch nachgeben muss. Aufgrund dieser zusätzlichen muskulären Arbeit kann der betroffene Muskel über einen längeren Zeitraum überlasten.
Lesen Sie dazu auch gerne: Die möglichen Vorteile des Barfußlaufens
Mediales Schienbeinkantensyndrom:
Medial bzw. innen am Schienbein liegt der Musculus Tibialis posterior (siehe das Bild unter diesem Abschnitt) und die innere Faszie des Musculus soleus, einer unserer großen Wadenmuskeln. Bei einer Hyperpronation, also starkem Nach-innen-Knicken des Sprunggelenks, wird davon ausgegangen, dass der tibialis posterior zu schwach ausgeprägt ist und der Fuß nicht ausreichend stabilisiert ist beim Auftreten und Abrollen. Weil der Muskel abgeschwächt ist und der Fuß nach innen knickt, wird der Muskel überdehnt und in seiner Kraftentwicklung gestört. Da dieser Muskel am Schienbein entlang verläuft und auch über das Periost (die Knochenhaut) mit diesem verbunden ist, geht man davon aus, dass es sich um Überlastungsschmerzen handelt, welche sich durch die gegebene Anatomie besonders an dieser Stelle des Unterschenkels äußern.
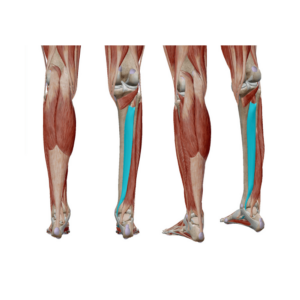
Anatomische Illustration des Musculus Tibialis posterior. Bild mit freundlicher Genehmigung von Visible Body*
Risikofaktoren für mediales Schienbeinkantensyndrom:
- Überpronation des Fußes bzw. mangelnde Stabilität des Längsgewölbes
- Hohes Körpergewicht in Kombination mit schwach ausgeprägter Muskulatur
- Calcium- und Vitamin-D-Mangel im Zusammenhang mit Stressfrakturen
- Bereits vergangene Laufverletzungen
Symptome und Diagnoseverfahren
Typische Symptome sind wie bereits aufgeführt stechende oder brennende Schmerzen entlang des Schienbeinknochens, welche während oder nach Belastung auftreten. Besonders auffällig ist, dass die Beschwerden auch nach Ruhe oder einigen Tagen Schonung mit gleicher Intensität schnell wiederkehren. In der Regel ist das betroffene Areal auch druckschmerzempfindlich, was vor allem spätestens bei der körperlichen Untersuchung festgestellt wird. Zunächst bekommen Sie jedoch Fragen über Ihr derzeitiges Laufpensum gestellt und können Ihre zuvor beobachteten Symptome ausführlich Ihrem Therapeuten beschreiben. Durch Differentialdiagnostik werden andere Diagnosen, mit teilweise ähnlichen Symptomen, ausgeschlossen, um die richtige Ursache herauszufinden. Diagnosen mit ähnlichem Beschwerdebild sind zum Beispiel venöse Abflussstörungen oder die arterielle Verschlusskrankheit. Auch Stressfrakturen müssen ausgeschlossen werden, um die korrekten therapeutischen Maßnahmen einzuleiten.
Effektive Behandlungen für Shin Splints
Konservative Behandlungsmethoden
Shin Splints lassen sich in den meisten Fällen sehr gut konservativ behandeln, durch physiotherapeutische Maßnahmen. Effektive Behandlungen setzen sich zusammen aus Techniken der Manuellen Therapie, Krankengymnastischen Übungen und Bindegewebsmassagen, welche anschließend in das gesamte Bewegungsmuster integriert werden. Die Übungen richten sich nach der Lokalisation des Shin Splints und werden immer individuell auf Sie als Patienten abgestimmt und modifiziert. Krankengymnastische Übungen können auch durch sogenanntes Flossing unterstützt werden, um während der Bewegung eine Kompression auf den Unterschenkel auszuüben. Manuelle Techniken werden im betroffenen Gebiet und an umliegenden Strukturen angewendet und richten sich in ihrer Intensität nach dem Stadium, in dem Sie sich befinden. Bei akuten Beschwerden und begleitender Entzündung der Knochenhaut werden sanftere Techniken angewendet. Diese sollten in kurzen Abständen wiederholt werden, um die Durchblutung und dadurch den Stoffwechsel anzuregen und dem Körper die Chance auf Heilung zu geben.
Bei ausgeprägten Ödemen lassen wir auch Techniken der Manuellen Lymphdrainage mit in die Behandlung einfließen. Um das Lauftraining weiter mit niedriger Intensität auszuführen, können Stützstrümpfe mit leichter Kompression dazu beitragen, Ödeme und deren Entstehung zu reduzieren. Befinden Sie sich bereits im chronischen Stadium und haben keinen Ruheschmerz, können die Techniken in der Behandlung intensiver und gegebenenfalls in größeren Abständen angewendet werden.
Außerdem sollte eine Optimierung des Schuhwerks stattfinden, sowie eine Anpassung der Lauftechnik, um ein Fortschreiten des Schienbeinkantensyndroms zu verhindern. Falls der Verdacht eines Calcium- und Vitamin-D-Mangels besteht, kann dieser nach Möglichkeit durch entsprechend wirksame Präparate substituiert werden.
Medizinische Interventionen bei schwerwiegenden Fällen
Bei schwerwiegenden Fällen wird in der Akutphase das betroffene Bein durch Unterarmgehstützen entlastet, indem eine Teilbelastung mit 20-50% des Körpergewichts als maximale Belastung festgelegt wird. Im Leistungssport werden spezielle Laufbänder für das Lauftraining genutzt, auf denen das Körpergewicht ähnlich wie im Wasser stark reduziert ist. Operative Maßnahmen werden evtl. notwendig, wenn Stressfrakturen oder ein chronischer Druckanstieg im Gewebe vorliegt, wodurch Nerven geschädigt werden können und die Durchblutung gestört wird.
Prognose: Das klassische Schienbeinkantensyndrom ist besonders im frühen Stadium sehr gut konservativ durch Physiotherapie behandelbar. Zögern Sie deshalb nicht, bei entsprechenden Symptomen einen Arzt und anschließend einen Physiotherapeuten zu konsultieren. Operative Maßnahmen sind die absolute Ausnahme und werden nur in schweren Fällen nötig. Mit der richtigen Therapie können Sie nach wenigen Wochen wieder leichtes Lauftraining unter optimierten Bedingungen absolvieren.
Übungen zur Linderung von Shin Splints
Dehnübungen zur Entlastung der Schienbeine bei Shin Splints
Ausgangsposition: Setzen Sie sich auf die Unterschenkel mit gestrecktem Fußrücken. Achten Sie darauf, dass Ihre Knie etwa hüftbreit auseinander sind und die Füße flach auf dem Boden liegen.
Ausführung:
- Sitzposition auf den Unterschenkeln: Heben Sie Ihr Becken nach vorne oben an, um die Dehnung im Bereich des Quadriceps zu intensivieren. Halten Sie diese Position für einige Sekunden.
- Alternativ im Kniestand: Falls Sie sich nicht vollständig hinsetzen können, starten Sie im Kniestand mit gestrecktem Fußrücken. Lassen Sie sich langsam mit dem Gesäß in Richtung der Unterschenkel sinken.
- Dehnung im Stand: Falls beide Ausgangspositionen nicht geeignet sind, können Sie die Vorderseite des Unterschenkels auch im Stand dehnen. Stellen Sie einen Fuß nach hinten und lehnen Sie sich leicht nach vorne, um die Dehnung zu spüren.
Hinweise:
- Vorbereitung: Klären Sie zunächst, welche Art von Störung vorliegt. Bei medialem Shin Splint ist der betroffene Muskel bereits überdehnt und abgeschwächt. In diesem Fall sollten statische Dehnungen zunächst vermieden werden.
- Schrittweise Anpassung: Bei lateralen Schienbeinkantensyndromen ist die Dehnung des M. tibialis anterior und der gesamten vorderen Beinkette sinnvoll, um überlastete Strukturen zu entlasten und Verspannungen zu lösen.
- Kontrollierte Bewegung: Führen Sie die Dehnung langsam und kontrolliert durch, um eine maximale Entlastung zu erreichen und Verletzungen zu vermeiden.
- Atmung: Atmen Sie während der Dehnung ruhig und gleichmäßig. Halten Sie die Luft nicht an, sondern folgen Sie den natürlichen Atempausen.
Ziel: Diese Dehnübungen zielen darauf ab, die Flexibilität und Entlastung der Schienbeinmuskulatur zu fördern, insbesondere bei lateralen Schienbeinkantensyndromen. Sie helfen dabei, Verspannungen zu lösen und die Belastung der betroffenen Strukturen zu reduzieren.
Führen Sie die Übungen regelmäßig und achtsam durch, um langfristige Verbesserungen zu erzielen und Beschwerden zu lindern.
Kräftigungsübungen zur Stabilisierung der Beinmuskulatur
Auch hier müssen wir unterscheiden zwischen medialem und lateralem Schienbeinkantensyndrom, um schnelle und gute Ergebnisse zu erzielen.
Kräftigung bei medialem Schienbeinkantensyndrom
Vorbereitung:
- Fußmechanik: Stellen Sie sicher, dass das Fußgewölbe während der Übungen stabil bleibt und der M. tibialis posterior korrekt aktiviert wird.
- Schräge Unterlage: Verwenden Sie eine geeignete schräge Unterlage, um den Fuß in die richtige Position zu bringen und die Übungen effektiv durchzuführen.
- Widerstand: Nutzen Sie einen Widerstand, der von vorne zieht (z.B. durch einen Kabelzug oder Theraband), um die Übung herausfordernder und funktioneller zu gestalten.
Ziel: Diese Kräftigungsübungen zielen darauf ab, die Funktion des Fußgewölbes und des M. tibialis posterior zu verbessern, was besonders bei medialem Schienbeinkantensyndrom von Vorteil ist. Sie helfen dabei, das Fußgewölbe zu stabilisieren und die Mechanik des Fußes während der Gangphase zu optimieren.
Führen Sie die Übungen regelmäßig und achtsam durch, um langfristige Verbesserungen zu erzielen und Beschwerden zu lindern.
Warm-up: Rückenlage Fersenbrücke
Ausgangsposition: Legen Sie sich auf den Rücken mit angewinkelten Knien. Der Abstand zwischen Gesäß und Ferse sollte gerade so groß sein, dass Sie die Ferse ca. 1 cm abheben können.
Ausführung:
- Aktivierung des M. tibialis posterior: Heben Sie die Ferse leicht vom Boden ab, während Sie das Gesäß und den unteren Rücken angespannt halten.
- Halteposition: Halten Sie diese Position für einige Sekunden, um den M. tibialis posterior zu aktivieren.
- Wiederholung: Senken Sie die Ferse wieder ab und wiederholen Sie die Übung mehrmals.
Hinweise:
- Kontrollierte Bewegung: Führen Sie die Bewegung langsam und kontrolliert durch, um die Aktivierung des M. tibialis posterior zu maximieren.
- Atmung: Atmen Sie ruhig und gleichmäßig während der Übung.
Ziel: Diese Übung zielt darauf ab, den M. tibialis posterior zu aktivieren und zu stärken, was besonders wichtig ist, um das Fußgewölbe zu stabilisieren und Beschwerden beim medialen Schienbeinkantensyndrom zu lindern.
Führen Sie die Übung regelmäßig durch, um eine optimale Aktivierung und Kräftigung zu erreichen.
Kräftigungsübungen zur Stabilisierung bei medialem Schienbeinkantensyndrom
Kabelzug:
- Stellen Sie den Fuß auf der betroffenen Seite auf einen Keil.
- Der Widerstand muss von vorne gezogen werden, dabei bleiben die Arme in einer eingestellten Position.
- Initial wird die Bewegung aus dem Sprunggelenk eingeleitet, stellen Sie sich dazu vor, ein Pedal zu drücken, also mit dem Vorfuß nach unten.
- Gleichzeitig das Knie anfangen zu strecken und den Schritt rückwärts machen.
Goblet Squat:
- Beide Füße stehen auf einem Keil oder einer schrägen Unterlage, sodass die Ferse erhöht ist.
- Gehen Sie so tief wie möglich in die Hocke.
- Aus der tiefen Hocke wieder hochdrücken, initial wieder mit dem Druck am Vorfuß.
Ausfallschritt:
- Der Fuß auf der betroffenen Seite ist auf dem Keil, das Körpergewicht zum größten Teil auf diese Seite verlagert.
- Versuchen Sie, so tief wie möglich in den Ausfallschritt zu kommen und das Becken dabei senkrecht im Raum nach unten zu bewegen.
- Aus der tiefen Position hochdrücken, initial wieder mit dem Druck am Vorfuß.
Schockabsorption
Ausgangsposition: Stellen Sie den betroffenen Fuß auf einen Keil, das andere Bein eine Fußbreite weiter vorne platzieren.
Medizinball fangen
Ausführung:
- Halten Sie den Medizinball in beiden Händen auf der betroffenen Seite in Kopfhöhe.
- Lassen Sie den Ball fallen und fangen Sie ihn auf Hüfthöhe wieder auf.
- Gehen Sie dabei ein wenig in die Knie und beugen Sie die Hüfte, während der Rücken gerade bleibt.
- Wiederholen Sie die Übung mehrere Male, um die Reaktionsfähigkeit und Stabilität zu verbessern.
Hinweise:
- Achten Sie darauf, dass der Rücken gerade bleibt und die Bewegung aus den Knien und der Hüfte kommt.
- Der Keil sorgt für eine bessere Fußposition und aktiviert den M. tibialis posterior.
Medizinball prellen
Ausführung:
- Halten Sie den Medizinball in beiden Händen auf der betroffenen Seite in Kopfhöhe.
- Prellen Sie den Ball neben dem Fuß auf der betroffenen Seite.
- Der Impuls sollte aus der Beugung in Hüfte und Knie kommen.
- Fangen Sie den Ball nach dem Prellen wieder auf und wiederholen Sie die Übung.
Hinweise:
- Achten Sie darauf, dass die Bewegung aus der Beugung in Hüfte und Knie kommt.
- Der Keil sorgt für eine bessere Fußposition und aktiviert den M. tibialis posterior.
Ziel: Diese Übungen zielen darauf ab, die Stabilität und Funktion des Fußgewölbes und des M. tibialis posterior zu verbessern. Sie helfen, die Belastung auf das Schienbein zu reduzieren und die Reaktionsfähigkeit der Muskulatur zu steigern.
Empfehlungen für die Rehabilitation: Bei einem lateralen Schienbeinkantensyndrom empfehlen wir Ihnen in der akuten Phase zunächst eine Entlastung durch Reduzierung des Lauftrainings. Um Ihren Rehabilitationsprozess zu unterstützen, können Sie unsere Praxis aufsuchen, damit wir durch verschiedene physiotherapeutische Maßnahmen an Ihrer Problematik arbeiten können.
Führen Sie die Übungen regelmäßig und achtsam durch, um langfristige Verbesserungen zu erzielen und Beschwerden zu lindern. Diese Übungen sind Beispiele zur Rehabilitation und dosierten Belastungssteigerung.
Kräftigungsübungen zur Rehabilitation bei lateralen Schienbeinkantensyndrom
Übungen zur Kräftigung des M. tibialis anterior
Im Stand:
- Stellen Sie sich mit einem Abstand von ca. einer Fußlänge mit dem Rücken zur Wand.
- Lehnen Sie sich nun mit dem Rücken nach hinten an die Wand.
- Strecken Sie die Knie durch und halten diese Spannung.
- Ziehen Sie die Fußspitzen so weit wie möglich nach oben und halten die Endposition für ca. 2 Sekunden.
- Lassen Sie nun die Fußspitze langsam sinken.
- Insgesamt 12-15 Mal wiederholen.
Dehnung des M. tibialis anterior mit Physio-Bob
Ausführung:
- Gehen Sie in den Vierfüßlerstand und platzieren Sie einen Physio-Bob (kleinen festen Ball) unter Ihrem Schienbeinmuskel.
- Strecken Sie das Knie und rollen damit den Ball aufwärts Richtung Kniegelenk.
- Beugen Sie nun das Knie und führen damit den Ball abwärts in Richtung Fuß.
Hinweise:
- Führen Sie die Bewegung langsam und kontrolliert aus, um eine optimale Dehnung des M. tibialis anterior zu erreichen.
- Wiederholen Sie die Übung mehrere Male und wechseln Sie dann die Seite.
Ziel: Diese Übungen zielen darauf ab, die Kräftigung und Dehnung des M. tibialis anterior zu fördern. Sie helfen dabei, die Muskulatur zu stärken, die Flexibilität zu verbessern und Verspannungen zu lösen.
Führen Sie die Übungen regelmäßig und achtsam durch, um langfristige Verbesserungen zu erzielen und Beschwerden zu lindern.
Präventive Maßnahmen gegen Shin Splints
Richtige Lauftechnik und Schuhwerk
Wie bereits erwähnt, kann das Schuhwerk, welches Sie beim Laufen tragen, ein entscheidender Faktor bei der Entstehung von Shin Splints sein. Durch das Schuhwerk kann auch Ihr Laufstil beeinträchtigt werden und dadurch das Bewegungsmuster gestört sein. Moderne Laufschuhe werben mit Sohlen, die eine spezielle Dämpfung haben, eine Carbonfaser-Mittelsohle und extra Schaumstoff an der Ferse, damit Sie „mit Leichtigkeit“ vorankommen. Das hört sich alles super an, bis man die dadurch veränderte Biomechanik im Fuß genauer betrachtet. Durch die Erhöhung der Sohle im Fersenbereich und die zusätzliche Dämpfung mit extra Schaumstoff neigen viele Menschen dazu, beim Laufen über die Ferse abzurollen. Wer mal barfuß losgerannt ist, wird recht schnell merken, dass das Laufen über die Ferse nach wenigen Schritten starke Schmerzen am Fersenbein verursacht, denn die Ferse ist gar nicht für eine solche Belastung vorgesehen. Viel effektiver ist es, von der natürlichen Federfunktion des Fußes Gebrauch zu machen, um die Energie beim Aufprall direkt als Impuls für das folgende Abstoßen zum nächsten Schritt zu nutzen. Empfehlenswert für einen gesunden Laufstil sind daher eher flachere Schuhe ohne Sprengung und nur leichter bis überhaupt keiner Dämpfung.
Das Umstellen des Laufstils ist ein Prozess, bei dem sich die Strukturen, vor allem im Bereich des Fußes und der Wade, an Ihre neue Belastung anpassen müssen. So wird zum Beispiel das Fußgewölbe und die Achillessehne deutlich mehr beansprucht. Reduzieren Sie also zu Beginn dieses Prozesses Ihre Laufstrecke ein wenig, um eine mögliche Überlastung dieser Strukturen zu vermeiden. Um zu erfahren, wie Sie sich noch besser vor Verletzungen und überlasteten Strukturen schützen können, lesen Sie gerne die folgenden Abschnitte über Aufwärm- und Abkühlübungen sowie über Trainingsplanung und Belastungsmanagement.
Aufwärm- und Abkühlübungen vor und nach dem Training
Es gehört allgemein zu jeder Trainingseinheit, sich vorher aufzuwärmen und danach auch wieder ein wenig abzukühlen, um den Körper auf die anstehenden Belastungen vorzubereiten, verletzungsfrei trainieren zu können und nach dem Training schneller und besser zu regenerieren. Aufwärmübungen bereiten das Nervensystem und die angesprochenen Strukturen wie Muskeln, Bänder und Sehnen vor, sodass zum Beispiel die Durchblutung mehr auf diese Strukturen gelenkt wird und sie während der Belastung angemessen mit Sauerstoff und Energie versorgt werden. Zusätzlich wird das Herz-Kreislauf-System auf die bevorstehende Belastung vorbereitet, die Körpertemperatur erhöht sich ein wenig und Stoffwechselvorgänge werden angeregt.
Abkühlungen nach dem Training unterstützen das Herz-Kreislauf-System, sich wieder auf einen normalen Zustand einzupendeln, und haben eine positive Wirkung im Bezug auf den Abbau des in der Muskulatur gebildeten Laktats. Besonders bei schnellen und langen Läufen bildet sich mehr Laktat in der Muskulatur, weil der Körper die Energieversorgung dann nicht mehr nur über Sauerstoff, Glucose und Fette bewerkstelligt. Sie übertreten damit die sogenannte aerobe Schwelle und trainieren im anaeroben Belastungsbereich, das heißt, Ihre Muskeln gewinnen Energie über Glucose ohne Sauerstoff. Bei diesem Vorgang wird Laktat gebildet und nach einer gewissen Zeit so viel Überschuss generiert, dass die Muskeln anfangen zu schmerzen. Mit einer angemessenen Abkühlung nach dem Training durch Übungen oder auch Anwendungen wie Eisbaden oder Saunieren können Sie Ihre Regeneration beschleunigen und den Abbau des Laktats unterstützen.
Langfristige Strategien zur Vermeidung von Shin Splints
Trainingsplanung und Belastungsmanagement
Die Ursachen für eine Überbelastung und Verletzung durch Training sind vielfältig und durch viele Faktoren bedingt, jedoch kommt die aktuelle Studienlage zum Schluss, dass Hauptverantwortlich ein schlechtes Workload- bzw. Belastungsmanagement ist. Besonders starke Müdigkeit, welche die Koordination und neuromuskuläre Kontrolle sowie die Entscheidungsfähigkeit beeinträchtigt, steigert das Verletzungsrisiko enorm. Wenn die Anforderungen der Belastung Ihre verfügbaren Kapazitäten übersteigen, erhöht sich in diesem Moment das Risiko für Verletzungen. Dieser Grat zwischen optimaler Belastung und zu hoher Belastung ist oft sehr schmal, weshalb besonders unerfahrene Trainierende diese Grenze am Beginn der Trainingskarriere überschreiten.
Um das zu vermeiden, sollte ein ausgewogenes Verhältnis zwischen Belastung und Erholungsphasen bestehen. Das Belastungsmanagement kann demnach auch über regenerative Maßnahmen beeinflusst werden, denn je besser Sie sich erholen, desto mehr Training verträgt Ihr Körper. In Vorbereitung auf einen Wettkampf sollte immer eine Trainingsplanung erfolgen, um persönliche Bestleistungen zu erzielen.
Bei der Trainingsplanung unterscheidet man verschiedene Phasen, in denen wiederum verschiedene Trainingsschwerpunkte festgelegt werden. Die Vorbereitungsphase 1 hat als Schwerpunkt die Vielseitigkeit und es wird noch sportartunspezifisch trainiert. Das bedeutet Schnelligkeits-, Beweglichkeits- und Koordinationstraining sind Inhalte dieser Phase, um allgemeine motorische Fähigkeiten zu fördern. In den folgenden beiden Vorbereitungsphasen wird zunehmend sportartspezifisch trainiert und die Intensität deutlich angehoben. Schwerpunkte in Vorbereitung auf einen Lauf sind zum Beispiel die Grundlagenausdauer, Kraftausdauer und sportartspezifische Bewegungsabläufe. Die Wettkampfphasen konzentrieren sich darauf, die maximale individuelle Leistungsfähigkeit herauszuarbeiten und aufrechtzuerhalten. Falls Sie an mehreren Wettkämpfen teilnehmen, sollten Sie die Trainingsintensität hier ca. 20% herunterfahren.
Regelmäßige Überprüfung und Anpassung des Trainingsprogramms
Egal, ob Sie auf einen Wettkampf hinarbeiten oder einfach motiviert sind, in Form zu kommen und Ihre Leistungsfähigkeit zu verbessern, eine organisierte Trainingsplanung ist eine der Grundlagen, um gesteckte Ziele zu erreichen. Wir empfehlen, das Trainingsprogramm nicht zu häufig zu wechseln, also beim Kraft- und Muskelaufbautraining frühestens nach zwei bis drei Monaten Übungen gegen neue auszutauschen. Ausgenommen davon sind kleine Umstellungen, wie zum Beispiel den Schwierigkeitsgrad einer Übung zu erhöhen. Zudem gibt es Unterschiede zwischen Krafttraining und Ausdauertraining, was die Häufigkeit der Anpassung angeht. Beim Laufen sollte der Fokus auf die Verbesserung der Grundlagenausdauer liegen, welche besonders bei Laufeinsteigern auch der einzige Bestandteil des Lauftrainings sein kann. Die Grundlagenausdauer ist die Basis für Leistungsfähigkeit, also auch für Ihren Lauferfolg.
Um zu überprüfen, ob der Trainingsplan angepasst werden muss, sollten neben Ihrer subjektiven Wahrnehmung auch im Vorfeld festgelegte Parameter kontrolliert werden, um Leistungszuwachs oder Stagnation festzustellen.
FAQ zu Shin Splints
1. Was ist das Shin Splint Syndrom?
Das Shin Splint Syndrom, auch Schienbeinkantensyndrom genannt, ist eine Schmerzsymptomatik an der Vorderseite des Unterschenkels, meist um den Schienbeinknochen herum. Es tritt häufig bei Läufern und Sportlern auf.
2. Welche Symptome deuten auf Shin Splints hin?
Typische Symptome sind stechende oder brennende Schmerzen entlang des Schienbeinknochens, die während oder nach körperlicher Belastung, wie Laufen, auftreten. Der betroffene Bereich ist oft druckempfindlich.
3. Was sind die Ursachen für Shin Splints?
Ursachen sind meist Überlastung und falsche Lauftechnik. Risikofaktoren umfassen ungünstiges Schuhwerk, Hyperpronation (übermäßiges Einknicken des Fußes) und unzureichende Muskulaturstabilität.
4. Wie wird das Shin Splint Syndrom diagnostiziert?
Die Diagnose erfolgt durch klinische Untersuchung und Anamnese, oft ergänzt durch bildgebende Verfahren wie Röntgen, um andere Erkrankungen auszuschließen. Differentialdiagnosen sind wichtig, um ähnliche Beschwerden, wie Stressfrakturen, auszuschließen.
5. Welche Behandlungsmöglichkeiten gibt es für Shin Splints?
Die Behandlung umfasst physiotherapeutische Maßnahmen, wie Manuelle Therapie und krankengymnastische Übungen, Anpassung des Schuhwerks und der Lauftechnik. In schweren Fällen kann eine medizinische Intervention notwendig sein.
*Bilder mit freundlicher Genehmigung von Visible Body: http://www.visiblebody.com
Neueste Posts
-
Was tun gegen Tinnitus? – Ursachen, Symptome und effektive Hilfe
Juli 15th, 2025 -
ISG Blockade lösen
Juli 8th, 2025 -
Übungen HWS-Syndrom
Juli 3rd, 2025 -
-

Knieschmerzen beim Treppensteigen
Januar 31st, 2025